Lipid Và Các Giọt Lipid, Một Trong Những Thủ Phạm Dẫn Đến Bệnh CKD, Bạn Bắt Chúng Như Thế Nào?
Aug 04, 2023
Các nghiên cứu trước đây đã gợi ý rằng xơ hóa ống kẽ thận là cơ chế bệnh lý chính của sự tiến triển của bệnh thận mãn tính (CKD) và suy thận. Tuy nhiên, các nghiên cứu hiện tại đã phát hiện ra rằng tế bào chết và mất chức năng cũng không thể tách rời khỏi sự tiến triển của CKD. Những bệnh lý này có liên quan đến đái tháo đường và tăng huyết áp nhưng cũng liên quan đến cơ chế tích tụ chất béo trong nhu mô thận và sự xuất hiện của các giọt lipid (LD) trong tế bào thận bị bỏ sót.

Bấm để chiết xuất cistanche tubulosa cho bệnh thận
Vào ngày 23 tháng 7 năm 2023, tạp chí Nature Reviews Nephrology đã công bố một bài đánh giá từ Hoa Kỳ. Tổng quan này cung cấp giải thích chi tiết về sự tích tụ lipid, lipid tuần hoàn và tổn thương thận do LD, đồng thời làm rõ mối quan hệ giữa lipid và các bệnh thận khác nhau, cũng như các phương pháp điều trị tương ứng.
Cơ chế sinh bệnh học của lipid
01 Cơ chế sinh lý
Thận có nhu cầu năng lượng mạnh, nguồn năng lượng không có gì cấm kỵ. Glucose (đường trong máu) và lipid đều có thể là nguồn cung cấp năng lượng cho thận. Triglyceride được chuyển thành axit béo bằng quá trình phân giải mỡ, từ đó tạo ra axit béo tự do và thể ketone. Khi lượng đường trong máu thấp, các thể ketone sẽ tiếp tục bị phân hủy thành adenosine triphosphate (ATP) dưới sự xúc tác của acetyl coenzyme. Bước này được gọi là quá trình oxy hóa axit béo ty thể (FAO); khi lượng đường trong máu cao, các thể xeton sẽ được Chuyển đổi thành chất béo trung tính và được lưu trữ trong LD (Hình 1 - Ti thể của tế bào thận bình thường). Nói tóm lại, lipid là chất bổ sung năng lượng cho thận, có thể giảm bớt hiệu quả vấn đề cung cấp không đủ năng lượng cho thận khi lượng đường trong máu thấp.

Hình 1 Sử dụng lipid bởi ty thể thận ở trạng thái khỏe mạnh hoặc CKD
Nhận xét: màu xanh là ty thể của tế bào thận khỏe mạnh; màu đỏ là ti thể của tế bào thận ở trạng thái bị bệnh.
02 Ba cơ chế bệnh lý chính
① Lipid tuần hoàn và giọt lipid
Đặc điểm ban đầu của CKD là chuyển hóa lipid bất thường, với đặc điểm chính là chất béo trung tính cao. Ngoài ra, nhiều nghiên cứu đã khẳng định các lipid tuần hoàn khác có mức độ tương tác cao với thận, lipoprotein tỷ trọng thấp (LDL), lipoprotein tỷ trọng cao (HDL) có thể ảnh hưởng đến hệ thống renin-angiotensin-aldosterone, các cytokine tiền viêm. , tín hiệu insulin và adipokine. Các tín hiệu trên có liên quan chặt chẽ với bệnh thận do tiểu đường (DKD), xơ hóa cầu thận từng đoạn khu trú (FSGS), hội chứng thận hư và hội chứng Alport.

Ở cấp độ tế bào, do lượng chất béo trung tính lưu thông dư thừa và axit béo tự do (FFA), các tế bào thận cũng tăng hấp thu FFA thông qua các protein liên kết axit béo (FABP). Trong trường hợp này, trước tiên, LD sẽ tăng lên, dẫn đến nhiễm độc mỡ đối với tế bào thận; thứ hai, ty thể sẽ tiếp nhận nhiều FFA hơn, điều này có thể dẫn đến ức chế các gen liên quan đến FAO, dẫn đến giảm sản xuất ATP, và cuối cùng dẫn đến hỏng ty thể. Chức năng/rối loạn chức năng, không thể cung cấp năng lượng cho tế bào thận một cách bình thường; cuối cùng, sự ức chế FAO sẽ dẫn đến sự mất ổn định của DNA ty thể (mtDNA), rò rỉ vào tế bào chất, do đó thúc đẩy sự xuất hiện của chứng viêm. Cơ chế trên là một trong những lý do quan trọng dẫn đến sự xuất hiện của CKD (Hình 1-ty thể của thận trong tình trạng bệnh).
②Mỡ xung quanh thận và xoang
Đối với những người béo phì hoặc có rối loạn chuyển hóa lipid lâu năm thì nguy cơ tích tụ mỡ quá mức ở quanh thận và xoang thận càng cao. Một loạt bằng chứng đã chỉ ra rằng mỡ quanh thận và xoang thận quá mức cũng có thể ảnh hưởng đến chức năng nội tiết, miễn dịch và co mạch của thận bệnh nhân, từ đó gây ra bệnh CKD (Hình 2).
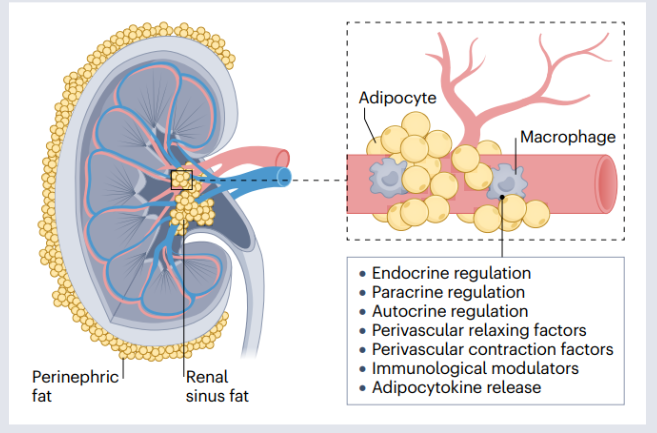
Hình 2 Tác dụng của mỡ quanh thận và xoang thận
Lưu ý: Các chất béo nói trên sẽ ảnh hưởng đến quá trình điều hòa nội tiết bình thường, điều hòa cận tiết và điều hòa nội tiết của thận, cũng như giải phóng các yếu tố thư giãn quanh mạch máu, các yếu tố co mạch, các yếu tố điều hòa miễn dịch và các cytokine.
Dữ liệu lâm sàng đã phát hiện ra rằng chất béo quanh thận và xoang, và thậm chí cả mô mỡ trong nhu mô thận, có liên quan đến CKD. Thể tích mỡ quanh thận có tương quan nghịch với mức eGFR của bệnh nhân và tương quan với microalbumin niệu. Một số lượng lớn các nghiên cứu đã xác nhận rằng xoang thận và chất béo trong nhu mô thận là những yếu tố nguy cơ cho sự phát triển của CKD ở bệnh nhân đái tháo đường. Ở những bệnh nhân không bị bệnh thận mạn, mỡ xoang thận được chứng minh là có liên quan đến sự biểu hiện của yếu tố tăng trưởng nguyên bào sợi thận 21 (FGF-21), một trong những dấu hiệu đặc trưng của tổn thương thận.
③Ảnh hưởng của sự mất cân bằng cholesterol đối với thận
Ở người bình thường, các protein liên kết được điều hòa bởi sterol 1 (SREBP1) và 2 (SREBP2) được vận chuyển từ mạng lưới nội chất đến bộ máy Golgi, nơi chúng được phân cắt và sau đó được vận chuyển đến nhân để bắt đầu tổng hợp cholesterol. Cholesterol mới tổng hợp được chuyển đổi thành cholesterol este hóa (CE) bởi sterol O-acyltransferase 1 (SOAT1) hoặc được vận chuyển ra ngoài màng sinh chất bởi chất vận chuyển băng cassette gắn ATP A1 (ABCA1) và phân họ G thành viên 1 (ABCG1), cuối cùng là LDL và HDL được hình thành trong máu. LDL và HDL trong máu liên kết với PCSK9 trên màng tế bào và điều chỉnh quá trình sản xuất cholesterol nội bào (Hình 3).

Hình 3 Cơ chế chuyển hóa cholesterol của tế bào thận ở người khỏe mạnh
Tuy nhiên, ở bệnh nhân CKD, các chất điều hòa chính của họ PPAR, PPAR- và PGC-1 , bị điều hòa quá mức và làm giảm biểu hiện của các gen liên quan đến FAO, dẫn đến thụ thể gan X (LXR) và thụ thể Farnesoid X ở gan. gan của bệnh nhân. (FXR) được điều chỉnh để tạo ra nhiều cholesterol hơn. Tăng cholesterol làm tăng mức cholesterol tự do và tích tụ dưới dạng LD trong tế bào thận. Đồng thời, do sự giảm biểu hiện của ABCA1 và ABCG1, cholesterol dư thừa sẽ không được tế bào bài tiết, dẫn đến tế bào bị tăng cholesterol. Tăng cholesterol gây độc cho tế bào và dẫn đến chết theo chương trình (Hình 4). Các nghiên cứu đã chỉ ra rằng cholesterol quá mức chủ yếu sẽ dẫn đến quá trình chết theo chương trình của các tế bào podocytes, dẫn đến một loạt bệnh thận.
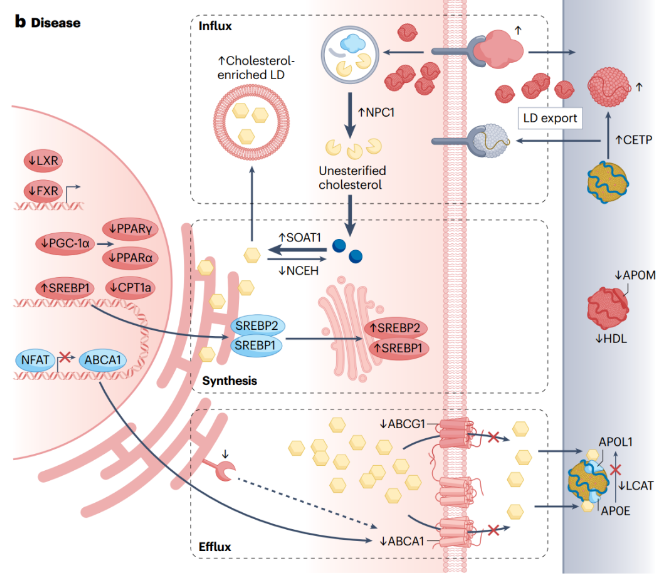
Hình 4 Cơ chế chuyển hóa cholesterol trong tế bào thận của bệnh nhân bệnh thận
Mối quan hệ giữa lipid và các bệnh thận khác nhau
Mặc dù, yếu tố nguy cơ truyền thống và bệnh đi kèm phổ biến của bệnh thận là chuyển hóa lipid bất thường, biểu hiện lâm sàng là rối loạn lipid máu, chẳng hạn như tăng triglycerid. Tuy nhiên, các bác sĩ cần hiểu rằng các nguyên nhân gây bệnh thận khác nhau sẽ tạo ra cơ chế rối loạn mỡ máu khác nhau. Nếu bạn có thể điều trị nguyên nhân, bạn có thể nhận được gấp đôi kết quả với một nửa nỗ lực. Hiện nay, các chuyên gia chia các bệnh về thận thành 2 loại để các bác sĩ thuận tiện trong việc điều trị.
01 Bệnh thận đái tháo đường
Bệnh tiểu đường được đặc trưng bởi lượng đường trong máu tăng, làm tăng tích tụ chất béo trong thận, đầu độc tế bào thận và dẫn đến quá trình chết theo chương trình. Do đó, đối với bệnh nhân DKD, kế hoạch điều trị nguyên nhân chính là hạ đường huyết và kiểm soát glucose.
02 Bệnh cầu thận
Bệnh cầu thận khiến các tiểu cầu thận bị viêm, từ đó dẫn đến rối loạn chuyển hóa lipid. Trong nghiên cứu liên quan về tế bào cơ của người, chức năng và sự định vị của APOL1 trong tế bào cơ của người bình thường là bình thường, có thể bài tiết cholesterol LD bình thường và làm cho nồng độ cholesterol trong tế bào bình thường. Tuy nhiên, APOL1 trong podocytes của những người mắc bệnh cầu thận phân bố chủ yếu ở lưới nội chất và biểu hiện của nó không bình thường nên không thể giúp podocytes bài tiết cholesterol LD, dẫn đến tích tụ cholesterol trong podocytes. Ngoài ra, apolipoprotein M (APOM) cũng rất thay đổi ở bệnh nhân mắc bệnh thận. Mặc dù vai trò của APOM đối với chuyển hóa lipid cần được làm rõ hơn, nhưng các nghiên cứu lâm sàng đã phát hiện ra rằng ở những bệnh nhân mắc bệnh cầu thận, biểu hiện của APOM ở thận và mức độ APOM trong huyết tương thấp hơn đáng kể so với những người khỏe mạnh kiểm soát và độc lập với nhau. liên quan đến eGFR. Có ý kiến cho rằng APOM huyết tương có thể là một dấu ấn sinh học mới về sự tiến triển của bệnh cầu thận.
Các nghiên cứu trên đều cho thấy rối loạn chuyển hóa lipid ở bệnh nhân mắc các bệnh lý cầu thận có liên quan mật thiết với tình trạng viêm cầu thận. Các chuyên gia cho rằng nguyên nhân ngược lại của rối loạn lipid máu/chuyển hóa lipid bất thường trong các bệnh lý cầu thận là do cầu thận bị viêm. Chỉ sau khi tình trạng viêm cầu thận được kiểm soát hiệu quả thì tình trạng rối loạn lipid máu/chuyển hóa lipid bất thường của bệnh nhân mới có thể được phục hồi hoàn toàn bình thường.
sự đối đãi
Hiện nay, liệu pháp hạ lipid máu cho bệnh thận đã được nghiên cứu trong nhiều năm và một số loại thuốc đã được sử dụng trên lâm sàng như statin, fibrate và ezetimibe. Trước đây, người ta cho rằng thuốc hạ/điều hòa lipid không thể làm chậm tiến triển của bệnh thận mạn, nhưng có thể làm giảm nguy cơ biến cố/tử vong do tim mạch ở bệnh nhân. Lấy statin làm ví dụ, chúng có thể làm giảm LDL và tăng mức HDL ở bệnh nhân CKD, do đó làm giảm nguy cơ biến cố tim mạch ở bệnh nhân, nhưng chúng không thể trì hoãn sự tiến triển của CKD. Tuy nhiên, sự ra đời gần đây của hàng loạt thuốc hạ mỡ máu/hạ mỡ máu mới có thể thách thức quan niệm trên.

01 Niacin
Niacin là một loại vitamin đóng vai trò quan trọng trong quá trình trao đổi chất của tế bào, điều hòa quá trình chuyển hóa cholesterol và triglycerid. Ở những bệnh nhân mắc bệnh CKD giai đoạn 2-4, bệnh tiểu đường và rối loạn lipid máu, niacin làm giảm mức cholesterol toàn phần, chất béo trung tính, LDL và phốt phát, đồng thời tăng mức HDL. Thật thú vị, trong một nghiên cứu dân số Nhật Bản, lượng niacin tiêu thụ có liên quan nghịch với sự tiến triển của CKD.
02 Fibrate
Sự khôn ngoan thông thường cho rằng fibrate chỉ có thể được sử dụng cho liệu pháp hạ lipid máu. Tuy nhiên, một phân tích tổng hợp trên 20.176 bệnh nhân cho thấy sự cải thiện về protein niệu nhưng không cải thiện eGFR và creatinine huyết thanh ở những bệnh nhân được điều trị bằng fibrate. Ngoài ra, pemafibrate, một fibrate mới, cải thiện tình trạng tổn thương ống thận và giảm nồng độ FFA cũng như stress oxy hóa ở chuột.
03 -vòng dextrin
Cyclodextrin là các phân tử lớn được giữ với nhau bằng các vòng polysacarit có kích thước khác nhau. Trong ống nghiệm, các nghiên cứu về -cyclodextrin đã chỉ ra rằng nó làm giảm sự tích tụ cholesterol trong tế bào và ngăn ngừa quá trình chết theo chương trình của tế bào. Trong mô hình chuột bị DKD, -cyclodextrin làm giảm nguy cơ tiến triển bệnh thận. Hơn nữa, -cyclodextrin có tác dụng tương tự ở chuột mắc hội chứng FSGS và Alport.
04 ABC cảm ứng
Hiện tại, chất cảm ứng ABC có thể được chia thành chất cảm ứng ABCA1 và chất cảm ứng ABCG1 theo các mục tiêu khác nhau. Chất cảm ứng ABCA1 có thể thúc đẩy dòng chảy cholesterol từ các tế bào thận trong các bệnh thận khác nhau và trong các mô hình chuột DKD, chất cảm ứng ABCA1 có thể làm giảm stress oxy hóa, giảm protein niệu và khôi phục quá trình chân tế bào. Ngoài ra, các nghiên cứu đã chỉ ra rằng chất cảm ứng ABCA1 ngăn ngừa CKD ở chuột. Tuy nhiên, có rất ít nghiên cứu hiện có về chất cảm ứng ABCG1, chỉ phát hiện ra rằng nó có thể gây ra dòng chảy cholesterol từ tế bào thận.
05 Ezetimibe và SSO
Các nghiên cứu trước đây đã chỉ ra rằng sự kết hợp giữa ezetimibe và statin có thể làm giảm nguy cơ biến cố tim mạch ở bệnh nhân CKD. Tuy nhiên, một nghiên cứu gần đây cho thấy ezetimibe có thể làm giảm hàm lượng chất béo trong nhu mô thận. Ngoài ra, sulfonyl-n-succinyl oleate (SSO) kết hợp với ezetimibe dường như có tác dụng bảo vệ thận và giảm độc tính trên thận.

06 Apheresis
Apheresis là một phương pháp điều trị không dùng thuốc giúp phân tách nhanh chóng các lipid trong máu như LDL, lipoprotein tỷ trọng rất thấp (VLDL) và các yếu tố gây viêm khác. Khi điều trị bằng thuốc không thể kiểm soát lipid máu, lọc máu có thể làm giảm lipid máu nhanh chóng và hiệu quả, điều này có lợi cho bệnh nhân CKD. Theo một nghiên cứu gần đây, phương pháp lọc máu dường như làm chậm nguy cơ tiến triển của bệnh thận qua trung gian lipid.
Cuối cùng, các thuốc hạ đường huyết như chất ức chế đồng vận chuyển natri-glucose 2 (SGLT-2i), metformin và chất chủ vận thụ thể peptide-1 giống glucagon ( GLP-1RA).
Thẩm quyền giải quyết:
1. Mitrofanova A, Merscher S, Fornoni A. Rối loạn chuyển hóa lipid ở thận và tích tụ giọt lipid trong bệnh thận mãn tính. Nat Rev Nephrol. 2023 ngày 27 tháng 7.






